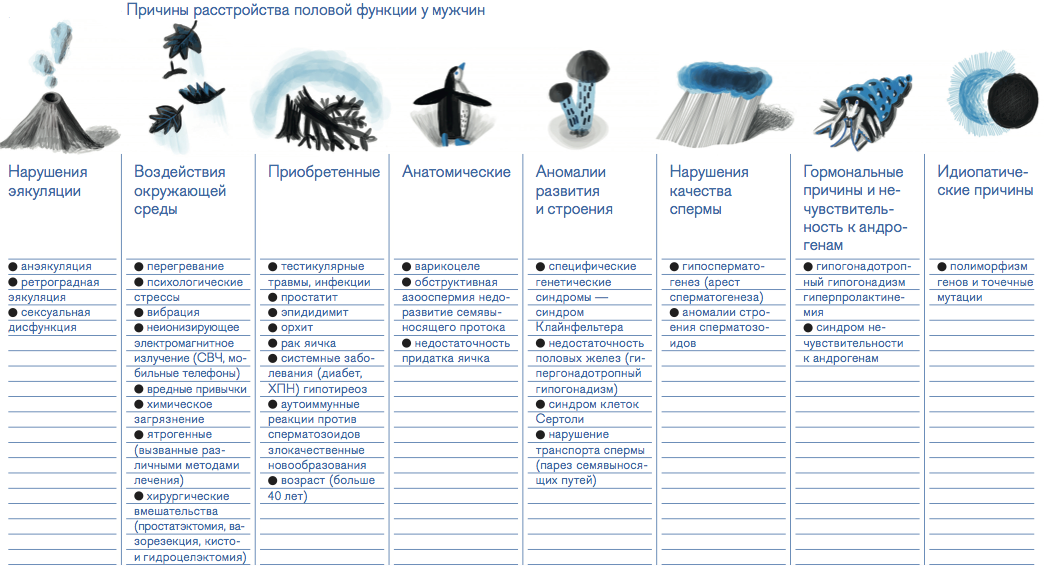
Репродуктивная функция не поддерживает жизнь организма, она обращена в будущее и, вероятно, поэтому очень ранима. Причинами, понижающими качество спермы, становятся курение табака, инфекционно-воспалительные процессы репродуктивного тракта, перегревание яичек, варикоцеле, диабет и др. Все большее значение приобретает возраст— пары планируют рождение ребенка в значительно более позднем возрасте, чем в прошлые десятилетия.
Если роль женского возраста старше 35 лет в бесплодии и привычном невынашивании беременности признана давно, то негативное влияние мужского старения на репродуктивность пары была доказана только в последнее десятилетие. Как выяснилось, от мужчин старше 40—45 лет не только снижается вероятность забеременеть даже у молодых женщин, но повышается вероятность выкидышей и рождения детей с аномалиями. Благодаря последним международным исследованиям стало понятно, что частой причиной плохого качества мужского семени лежат нарушения структуры хроматина сперматозоидов, а именно — повреждение (фрагментация) спермальной ДНК.
Анализ данных привел ученых к выводу о том, что риск спонтанных абортов и нарушений развития зародыша увеличивается в 2,2—3,9 раза при повышенной фрагментации ДНК сперматозоидов. Оценивая целостность спермальной ДНК, ученые и врачи научились предсказывать выкидыши с точностью до 40 %. Образование и созревание сперматозоидов регулирует более 2000 генов, и дефекты в любом из них могут привести к бесплодию. Дополнительная сложность диагностики таких дефектов в том, что стандартный анализ спермы будет выглядеть нормальным. Такие нарушения достигают 30 % случаев и не видимы большинству урологов и гинекологов. Чтобы эти нарушения обнаружить, нужны специальные методы исследования в андрологической лаборатории.
Необходимо подчеркнуть, что даже нормальная половая функция отнюдь не означает, что мужчина плодовит: импотент может быть фертильным и наоборот.
Причины мужского бесплодия в большинстве случаев удается выявить при тщательном сборе анамнеза, физикальном обследовании, проведении анализа спермы, специальных гормональных, генетических, микробиологических и других исследований.
Оснащение андрологических кабинетов должно позволять проводить в комфортных условиях осмотр пациента, в том числе органов мошонки и простаты, забор материала для микробиологических и молекулярно-биологических методов диагностики инфекций, проводить ультразвуковое исследование (УЗИ) мошонки и простаты, включая допплеровские исследования; необходимо создать адекватные условия для получения эякулята, при необходимости — выполнения биопсии яичка. Ведущая роль в обследовании мужчин из бесплодных пар принадлежит лабораторным методам. В соответствии с современными требованиями андрологическая лаборатория должна выполнять анализ спермы, обязательно включающий оценку жизнеспособности и подвижности сперматозоидов, признаков воспаления (лейкоциты, эластаза, активные формы кислорода), антиоксидантной активности эякулята, повреждения ДНК сперматозоидов, АСАТ; делать анализ постэякуляторной мочи и другие функциональные тесты.
По мнению научного руководителя Поликлиники по андрологии, профессора, д.м.н. В. А. Божедомова, лечение мужчины целесообразно разделить на несколько этапов. I этап: первичная профилактика — устранение потенциально вредных факторов окружающей среды, работы и образа жизни. II этап: вторичная профилактика — адекватное обследование и патогенетическое лечение. III этап: третичная профилактика — уменьшение осложнений симптоматического лечения. В первую очередь для восстановления фертильности мужчин необходимо:
- наладить нормальный ритм труда и отдыха, полноценное питание, лечение сопутствующих заболеваний, ритм половой жизни;
- исключить перегревание яичек, снизить физические нагрузки при занятиях экстремальными видами спорта;
- устранить факторы, вызывающие депрессию, состояние страха, неврозы Выполнение этих условий в половине случаев способствует улучшению показателей спермограммы.
Поскольку продолжительность сперматогенеза (образования и развития мужских половых клеток) составляет около 3 месяцев, улучшения следует ожидать не ранее этого срока.
Вторичная профилактика включает в себя современные, своевременные и адекватные методы обследования и лечения. Например, варикоцеле — самая распространенная причина мужского бесплодия (30—40 % случаев). Последние обзоры констатируют улучшение лабораторных показателей спермы после варикоцелэктомии, однако отсутствует достоверное увеличение числа беременностей. Этому есть объяснение: по результатам специального метаанализа, посвященного роли нарушений ДНК при варикоцеле, варикоцелэктомия уменьшает фрагментацию ДНК спермы в среднем всего на 3,4 %. Поэтому и оперировать варикоцеле у мужчин из бесплодных пар следует далеко не всегда: с одной стороны, более 2/3 мужчин с варикоцеле фертильны, с другой — операция даже при плохих показателях спермограммы часто не приводит к улучшению.
Во многих случаях патогенез снижения фертильности мужчин вообще неясен. В этом случае нередко применяют так называемую «эмпирическую терапию» — то есть лечение, которое назначают в случае неустановленного точно диагноза (если лечение окажется эффективным, значит диагноз подтверждается). Ни для одного из методов эмпирической терапии эффективность с точки зрения доказательной медицины не подтверждена. Но опыт показывает, что эта методика может быть рекомендована определенным группам пациентов.
Наконец, третичной профилактикой репродуктивных проблем является снижение риска врожденных аномалий, когда в репродуктивном процессе начинает принимать участие врач.
У детей, рожденных с помощью методики искусственного оплодотворения ИКСИ, в 3 раза чаще наблюдается наследование структурных хромосомных аномалий novo (по сравнению с детьми, зачатыми естественным путем). При ЭКО также возможны осложнения: в 15—20 % наблюдаются проблемы из-за стимуляции суперовуляции, в 3—5 % — после.
Важно помнить, что бесплодие — болезнь пары. Поэтому несогласованность работы гинекологов и урологов-андрологов негативно сказывается на результатах лечения, особенно в случаях взаимосвязанной патологии.